Plasmocitoma intraselar simulando un adenoma pituitario no funcionante en Mieloma Múltiple en recaída.
Intrasellar plasmacytoma simulating a non-functioning pituitary adenoma in relapsed multiple myeloma.
Chiang H.1; González-Guzmán María del C.2; Alarcón-Guzmán T.3; Patiño-Patiño M.4; Layedra-Bardi L.R.5
1 Unidad de Hematología, Hospital “José Carrasco Arteaga” de Cuenca, Ecuador.
Héctor Chiang: 0000-0003-4157-2411
2 Unidad de Reumatología, Hospital “José Carrasco Arteaga” de Cuenca, Ecuador.
María del Carmen González Guzmán: 0000-0002-4340-6823
3 Profesor honorario de Neurología de la Universidad de Guayaquil.
Tomás Alarcón Guzmán: 0009-0002-2056-9758
4 Unidad de Patología, Hospital “José Carrasco Arteaga” de Cuenca-Ecuador.
Marcia Patiño- Patiño: 0000-0002-7707-6666
5 Unidad de Hematología, Hospital “Luis Vernaza” de Guayaquil-Ecuador
Luis Renato Layedra-Bardi: 0000-0001-7751-8439
Palabras claves: plasmocitoma intraselar, mieloma múltiple, adenoma no funcionante
Keywords: intrasellar plasmacytoma, multiple myeloma, non-functioning adenoma
Resumen:
El plasmocitoma intraselar y el adenoma pituitario no funcionante poseen similitudes clínicas y radiológicas; por ende, el enfoque diagnóstico es multidisciplinario debido a las implicaciones pronósticas y terapéuticas. Presentamos el caso de una paciente con Mieloma Múltiple en espera de consolidación con trasplante autólogo de células progenitoras; quién acudió a urgencias con cefalea y disminución progresiva de la agudeza visual, con una impresión radiológica preliminar de adenoma pituitario no funcionante y posterior diagnóstico presuntivo de plasmocitoma intraselar.
Abstract:
Intrasellar plasmacytoma and non-functioning pituitary adenoma have clinical and radiological similarities; therefore, the diagnostic approach is multidisciplinary due to the prognostic and therapeutic implications. We present the clinical case of a patient with Multiple Myeloma awaiting consolidation with autologous stem cell transplant; who came to the emergency room with headache and progressive decrease in visual acuity, with a preliminary radiological impression of non-functioning pituitary adenoma and presumptive diagnosis of intrasellar plasmacytoma
Introducción
Las patologías selares y paraselares son diagnosticadas a menudo por casualidad, e incluyen lesiones congénitas, inflamatorias, infecciosas y vasculares.1,2,3,4,5,6,7
El plasmocitoma intraselar es una entidad clínica extramedular inusual con una incidencia acumulativa de 0.15/100.000 por año; originándose en la mucosa ó en el hueso que delimita con la región petrosa, el esfenoides o el clivus.3,4,5,6,7 El 50-60% de los pacientes progresan a mieloma múltiple en el período de diez años, y en el 37% de los casos se diagnostican a la par.4,7
Presentación del Caso
Mujer de 42 años con Mieloma Múltiple no secretor, con afectación renal y anemia al diagnóstico, citogenética convencional normal e ISS-R estadío III (Beta 2 microglobulina 5.5 mg/L y LDH elevado); la accesibilidad es limitada en nuestro hospital público para realizar citogenética por FISH. Se realizó una tomografía de cuerpo entero objetivando lesiones líticas a nivel calota craneal y esqueleto axial.
La paciente alcanzó criterios de respuesta completa según IMWG 201 4 tras ocho ciclos con bortezomib, talidomida, dexametasona (último ciclo en abril 2018); que se encontraba en espera de consolidación con trasplante autólogo hematopoyéticas . Desde mayo del 2020, interrumpió el seguimiento médico por la pandemia sanitaria de SARS-COV2.
En junio del 2021, accedió a urgencias por cuadro de ocho días de evolución con cefalea y disminución progresiva de la agudeza visual del ojo derecho. En el examen físico general, presentó una prominencia ósea en el hombro derecho de 6 cm; y en la valoración neurológica se excluyó focalidad neurológica, afectación de pares craneales y signos meníngeos.
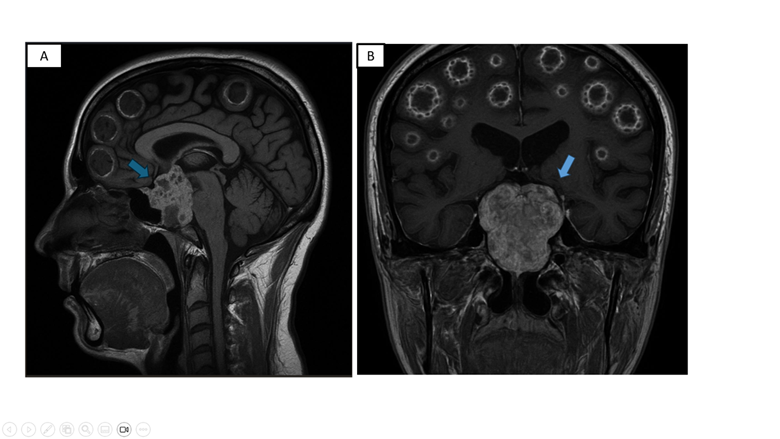
En la resonancia magnética (RMN) craneal se evidenció: adenohipófisis de 8x5x14 mm con reforzamiento heterogéneo posterior al contraste; engrosamiento heterogéneo de la silla turca y región petroclival con extensión a las regiones paraselares sugerente de macroadenoma hipofisiario. A nivel de calota, presencia de múltiples imágenes iso-hiperintensas en T1 y T2 que se refuerzan con el contraste de forma periférica y heterogénea, a considerar lesiones en sacabocado. (figura 1)
 |
Por los hallazgos radiológicos fue valorado por la unidad de Endocrinología, quién solicitó un perfil hormonal: TSH: 2.74 (0.4-5), fT4: 0.97 (0.9-1.9 ng/dl), prolactina 15.60 (1.9-25 ng/ml), IGF-1: 38.60 (101-267), cortisol 16.83 (5-25 ug/dl), estradiol: 15.05 pg/ml (fase folicular: 24.5-195; mitad ciclo: 66.1-411; fase luteal: 40-261), PTH: 24.8 (15-68.3 pg/ml), HGH: 0.19 (0.06-5ng/ml). Concluyendo finalmente que los resultados eran normales.
La unidad de Hematología descartó infiltración por células plasmáticas aberrantes en el aspirado-biopsia de médula ósea (citometría de flujo con evaluación de 1.000.000 de eventos con el 90% de células viables, y el 0.05% de células plasmáticas). Y se realizaron estudios complementarios: cadena ligera Kappa: 457 (170-370), cadena ligera Lambda: 106 (90-210), proteínas Bence Jones: negativo. Se evaluó lesiones óseas a través de una nueva TAC de cuerpo entero y no se efectuó tomografía de emisión por positrones (PET-SCAN) ante la falta de disponibilidad en nuestra institución.
La tumoración ósea del hombro derecho fue intervenida por Cirugía Oncológica, corroborando la presencia de células plasmáticas con inmunohistoquímica CD45-, CD138+, CD56+, CD38+, CD19-, CD117+, CD81- KAPPA+, LAMBDA-. (figura 2). Por su parte, Neurocirugía acordó no intervenir la masa selar debido a la compleja accesibilidad; recomendando analizar su evolución de acuerdo con el tratamiento instaurado.
Se prescribió VTD-PACE por cuatro ciclos (bortezomib, talidomida, cisplatino, doxorrubicina, ciclofosfamida, etopósido); alcanzando la recuperación visual de la paciente, reducción tanto del plasmocitoma óseo del hombro derecho como de la masa selar después de dos ciclos de tratamiento. Complementariamente se descartó infiltración del sistema nervioso central (SNC) a través del análisis de líquido cefalorraquídeo (LCR). El acceso a fármacos como los anti-CD38 requieren autorización ministerial.
Nuestra paciente evolucionó favorablemente con el tratamiento, cumplió criterios de respuesta completa (IMWG 2014) y se remitió para consolidación con trasplante autólogo hematopoyético.
El plasmocitoma intraselar y el adenoma pituitario no funcionante poseen similitudes clínicas y radiológicas; por ende, el enfoque diagnóstico es multidisciplinario debido a las implicaciones pronósticas y terapéuticas. En nuestra paciente, lo conveniente hubiera sido realizar una biopsia de la masa selar para establecer diagnóstico de certeza, pero los riesgos hemorrágicos posteriores a su resección limitaron el mismo.
El cuadro clínico es asintomático hasta que se produce la compresión de las estructuras subyacentes. La sintomatología más común es: cefalea (70%), diplopía (65%) y alteraciones oculares (10%) como amaurosis, fotofobia, ó la parálisis de los nervios craneales (III, IV, VI). Asimismo, pueden surgir padecimientos de riesgo vital como rinolicuorrea, meningitis o absceso cerebral. 1,2,3,4,5,6,7,8 En contraparte, el adenoma pituitario se manifiesta con cefalea (19-75%) y defectos campimétricos visuales por efecto de masa.
En el plasmocitoma intraselar, el funcionamiento de las células de la adenohipófisis está preservado o afectado levemente, a pesar del grado de infiltración y de destrucción del clivus. Sin embargo, existen reportes de casos con hiperprolactinemia o hipotiroidismo de modo infrecuente. 1,2,3,5,9,10
Los tumores pituitarios tienen analogía radiológica con el plasmocitoma intraselar. Muestran lesiones homogéneas y delimitadas tanto en la RMN como en la TAC (isointensas en T1 y de alta intensidad en T2) y pueden desarrollar destrucción ósea.3,4
El plasmocitoma extramedular solitario es menos frecuente que el plasmocitoma óseo solitario, con mejor pronostico en general. Los factores pronósticos que predicen progresión a mieloma son el tamaño (> 5 cm), B2 microglobulina > 3,5 mg/L y localización distinta a cabeza y cuello.
En el caso del plasmocitoma óseo solitario, los factores predictores de progresión son el ratio alterado de las cadenas ligeras libres, B2 microglobulina > 3,5 mg/L, células clonales en medula ósea, expresión de BCL2 y c-myc por inmunohistoquímica, edad > 60 años, afectación del esqueleto axial e inmunoparesia.
En nuestra paciente, bajo el criterio de un cuadro de plasmocitomas múltiples sumado a ciertos factores de riesgo de evolución a mieloma activo (tamaño, localización, B2 microglobulina elevado) se prefirió un tratamiento sistémico; posponiendo la radioterapia local como complementaria si fuera necesario.
Conclusión:
El plasmocitoma intraselar se caracteriza por lesiones de pares craneales (especialmente el VI par), función conservada pituitaria anterior, destrucción del piso selar, sangrado masivo a la resección (altamente vascular con dificultad de remover) y reforzamiento con el contraste.3,4,7.
Dentro del diagnóstico diferencial tenemos al adenoma pituitario no funcionante, cordoma del clivus, prolactinoma invasivo, carcinoma pituitario o metástasis.
Contribución de los autores: todas las personas autoras han efectuado una contribución sustancial a la concepción o el diseño del estudio o a la recolección, análisis o interpretación de los datos; han participado en la redacción del artículo o en la revisión crítica de su contenido intelectual; han aprobado la versión final del manuscrito; y son capaces de responder respecto de todos los aspectos del manuscrito de cara a asegurar que las cuestiones relacionadas con la veracidad o integridad de todos sus contenidos han sido adecuadamente investigadas y resueltas.
Referencias
1) DiDomenico J, Ampie L, Choy W, y col. Sellar plasmacytomas masquerading as pituitary adenomas: A systematic review. Journal of Clinical Neuroscience 2018; 50: 20-23. https://doi:10.1016/j.jocn.2018.01.022
2) Ferreira AG, Silva TN, Luis HV, Campos FD, Cordeiro MD, Portugal JR. Sellar plasmacytoma presenting with symptoms of anterior pituitary dysfunction. Endocrinol Diabetes Metab Case Rep 2017 Nov 24; 2017:17-0102. https://doi: 10.1530/EDM-17-0102
3) Jin L, Gui S, Li C, y col. Differential Diagnosis and Treatment Modality of Parasellar Plasmacytoma: Clinical Series and Literature Review. World Neurosurgery 2019 Feb;122:e978-e988. https://doi: 10.1016/j.wneu.2018.10.183.
4) Lee DH, Kim JH, Jang WY, Jung S, Lim SC. Sellar plasmacytoma with massive bleeding during surgery. Cancer Treat Res Commun 2021 Dec 12;30:100499. https://doi: 10.1016/j.ctarc.2021.100499.
5) Lee J, Kulubya E, Pressman B, y col. Sellar and clival plasmacytomas: case series of 5 patients with systematic review of 65 published cases. Pituitary 2017; 20(3): 381–392. https://doi:10.1007/s11102-017-0799-5.
6) Pagella F, Ugolini S, Zoia C, y col. Clivus pathologies from diagnosis to surgical multidisciplinary treatment. Review of the literature. Acta Otorhinolayngologica Italica 2021;41(SUPPL.1):S42-S50. https://doi:10.14639/0392-100X-suppl.1-41-2021-04
7) Pujia R, Russo D, Guadagno E, y col. Non-Functional Pituitary Tumors: A misleading presentacion of an intrasellar plasmacytoma. Acta Endocrinologica (Buc), vol. XV, no. 4, p. 518-521, 2019. https://doi: 10.4183/aeb.2019.518
8) Sinott BP, Hatipoglu B, Sarne DH. Intrasellar plasmacytoma presenting as a non-functional invasive pituitary macro-adenoma: Case Report & Literature Review. Pituitary 2006. 9:65–72. https://doi: 10.1007/s11102-006-8281-9
9) Sociedad Española de Hematología y Hemoterapia: Guía de Mieloma Múltiple: Grupo Español de Mieloma 2021. 1-94.
10) Yaman E, Benekli M, Coskun U, Seker K, Ozturk B, Kaya AO, Yildiz R, Uluoglu O, Buyukberber S. Intrasellar plasmacytoma: an unusual presentation of multiple myeloma. Acta Neurochir 2008. 150:921–924. https://doi: 10.1007/s00701-008-0012-8
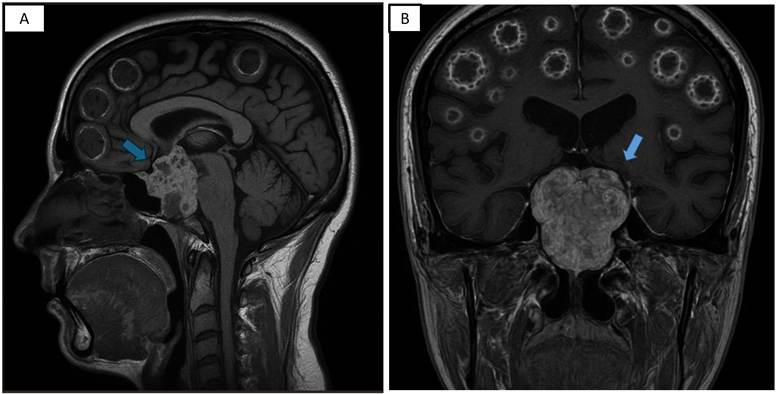
Figura 1: RMN craneal T1 sagital (A) y coronal (B): Adenohipófisis de 8x5x14 mm con reforzamiento heterogéneo posterior al contraste; engrosamiento heterogéneo de la silla turca y región petroclival con extensión a las regiones paraselares (flecha)
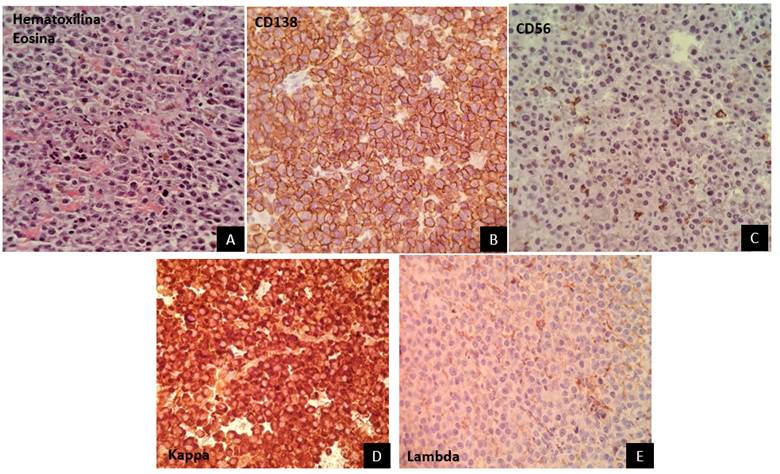
Figura 2 (A-E): Biopsia de tumoración ósea con inmunohistoquímica: CD45-, CD138+, CD56+, CD38+, CD19-, CD117+, CD81- KAPPA+, LAMBDA-