Leucemia/linfoma agudo de linaje mixto no leucémico en paciente pediátrico
Non-leukemic pediatric mixed phenotype acute leukemia/lymphoma
Herrera Andino ML, Sepich M, López Orozco M, Suen V, Cano AA, Guanchiale L, Luque G, Sánchez AV, Hollmann CH, Basquiera AL, Mas ME.
Herrera Andino, María Laura 0009-0001-8939-3394
Sepich, Marlene Micaela 0009-0003-6142-9820
López Orozco, Milagros 0009-0003-2261-6500
Suen, Victoria 0009-0009-9199-6010
Cano, Alejandra Aymará 0009-0009-3044-9056
Luque, Gabriela 0009-0001-1004-8943
Sanchez, Ana Victoria 0009-0006-6180-3546
Basquiera, Ana Lisa 0000-0001-9892-5543
Mas, María Emilia 0009-0000-8053-0084
Carlos Hollmann 0009-0001-1157-3395
Luciana Guanchiale 0009-0004-7570-400X
Sección Hemato-Oncología Pediátrica, Servicio de Hematología y Oncología - Hospital Privado Universitario de Córdoba. Instituto Universitario de Ciencias Biomédicas de Córdoba, Argentina.
Palabras clave: linfoma,
linaje mixto,
pediátrico.
Keywords: lymphoma,
mixed lineage,
pediatric.
Resumen
La leucemia aguda de fenotipo mixto (MPAL, del inglés acute leukemia of mixed phenotype) es un grupo raro de neoplasias en el que las células blásticas presentan características de más de una línea celular hematopoyética. El término linfoma se usa cuando la lesión primaria se encuentra en un sitio extramedular, como un ganglio linfático, con evidencia nula o mínima (<25%) de afectación de sangre periférica o médula ósea. La mayoría de las MPAL se presentan como leucemia y por lo tanto varios de los criterios diagnósticos actuales de la clasificación de la Organización Mundial de la Salud (OMS) son difíciles de aplicar en muestras de tejido. Esta entidad afecta principalmente a niños y adolescentes, y tanto su diagnóstico, su clasificación, como la selección del tratamiento presentan desafíos significativos. Describimos un paciente con diagnóstico de linfoma linfoblástico pediátrico de linaje mixto, su tratamiento y evolución.
Abstract
Acute leukemia of mixed phenotype (MPAL) is a rare group of neoplasms in which blast cells exhibit characteristics of more than one hematopoietic cell line. The term lymphoma is used when the primary lesion is located in an extramedullary site, such as a lymph node, with no or minimal evidence (<25%) of peripheral blood or bone marrow involvement. Most MPAL cases present as leukemia; therefore, several of the current diagnostic criteria in the World Health Organization (WHO) classification are difficult to apply to tissue samples. It primarily affects children and adolescents, and its diagnosis, classification, and treatment selection generate significant challenges. We report a case of a pediatric patient diagnosed with lymphoblastic lymphoma of mixed lineage, along with his treatment and evolution.
Introducción
La leucemia aguda de fenotipo mixto (MPAL, del inglés acute leukemia of mixed phenotype) forma parte de neoplasias cuyas células blásticas expresan características de más de un linaje de células hematopoyéticas. La mayoría de las MPAL se presenta como leucemia; por lo tanto varios de los criterios diagnósticos actuales de la clasificación de la OMS son difíciles de aplicar en muestras de tejido(1). Se define el diagnóstico de MPAL si en una célula precursora se expresan simultáneamente marcadores específicos de linaje como CD3 para células T, mieloperoxidasa (MPO) para linaje mieloide y/o dos marcadores específicos para linaje de células B, entre ellos CD79a, CD19, PAX5 o CD22(2). El término linfoma se utiliza si la lesión principal está en un sitio extramedular, como ganglio linfático, timo, hígado o bazo, sin evidencia o con evidencia mínima (<25%) de afectación de la sangre periférica o la médula ósea. Debido a la falta de estudios clínicos y moleculares para MPAL no leucémicos, aún se desconoce si las características clínicas y genéticas de esta enfermedad son comparables con leucemia MPAL o con linfoma linfoblástico. Su diagnóstico, clasificación, así como la selección del tratamiento presentan desafíos significativos(3). En las leucemias MPAL está descrito un resultado desfavorable, que es inferior al observado en las leucemias mieloides agudas (LMA) o leucemias linfoblásticas agudas (LLA) típicas(4).
Presentamos un paciente con diagnóstico de linfoma linfoblástico pediátrico de linaje mixto, su tratamiento y evolución.
Caso clínico
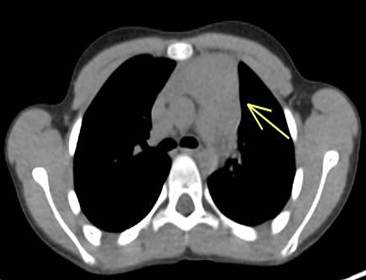
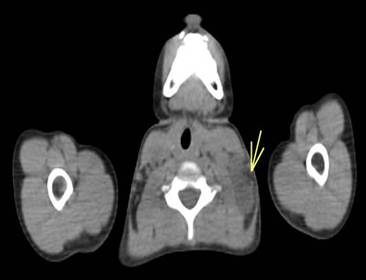
Paciente masculino de 12 años de edad, sin antecedentes patológicos personales relevantes, que consultó por una linfadenopatía cervical persistente que no se resolvió después de un mes de tratamiento antibiótico. Al examen físico, el paciente se encontraba en buen estado general y afebril. Se evidenció la presencia de adenomegalias cervicales y supraclaviculares bilaterales, sin visceromegalias. Los estudios de laboratorio no revelaron hallazgos significativos. La tomografía computarizada (TC) del cuello, tórax y abdomen reveló una adenomegalia cervical y una masa mediastinal de 70 mm de diámetro transverso (Figuras 1 y 2). El paciente fue derivado a nuestro servicio, donde se solicitó una tomografía por emisión de positrones (PET-TC). La PET-TC mostró una adenomegalia supradiafragmática, cervical y supraclavicular, así como una masa mediastínica hipermetabólica anterior (Figuras 3 y 4).
Se realizó una biopsia de ganglio linfático con citología de impronta del mismo (Figura 5). La citometría de flujo multiparamétrica del ganglio identificó células patológicas (69%) de tipo blástico, consistentes con una neoplasia hematopoyética aguda de linaje T/mieloide (HLA-DR+, CD34+, CD45+(D), cyMPO+, CD33+, CD13+, cyCD3+, CD7+, CD5+, CD2+, CD4+). La anatomía patológica corroboró estos hallazgos, con un índice de proliferación Ki-67 del 90% (Figuras 6 y 7). No se realizaron estudios de biología molecular en el tejido. La aspiración de médula ósea y la punción lumbar no mostraron compromiso por la enfermedad.
Debido a la rareza del caso, se realizó una revisión del tejido de la biopsia, confirmando el diagnóstico de linfoma linfoblástico de fenotipo mixto T/mieloide.
El paciente comenzó el tratamiento bajo el protocolo del Grupo Argentino para el Tratamiento de Leucemias Agudas (GATLA) 2010 - Grupo Intercontinental de Leucemia Linfoblástica Aguda - Berlín-Frankfurt-Münster (ALL IC BFM) 2009. Realizó tratamiento estadificado como riesgo intermedio con metotrexato 5 g/m2. Mostró respuesta completa al tratamiento, con desaparición de la linfadenopatía y de la masa mediastínica, según la evaluación por tomografía computarizada posterior a la inducción. Un año después de completar el tratamiento, el paciente está en remisión sin complicaciones importantes.
Figuras 1 y 2. Tomografía computada de cuello y tórax que evidencia masa mediastinal (Figura 1; flecha) y linfadenopatía cervical (Figura 2; flecha).
Figuras 3 y 4. PET-TC que evidencia masa mediastinal anterior hipermetabólica (Figura 3) y linfadenopatía cervical hipermetabólica (Figura 4).
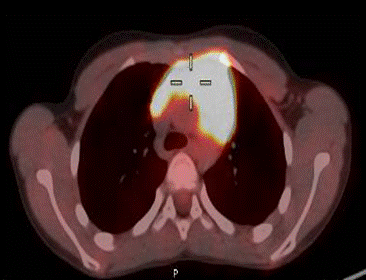
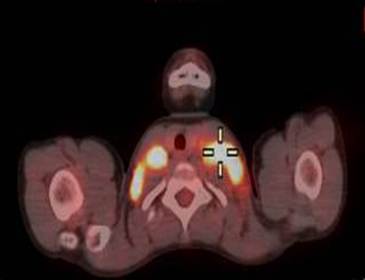
Figura 5. Citología de impronta ganglionar en la cual se objetivan células blásticas de escaso citoplasma y cromatina laxa.
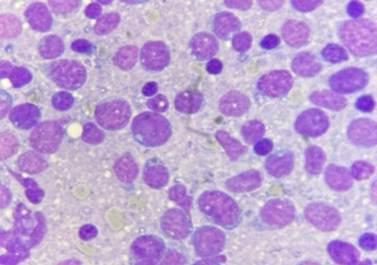
Figura 6. Cortes
histológicos del ganglio linfático con reemplazo de su histoarquitectura por
células blásticas de tamaño mediano y citoplasma escaso, nucléolos indistintos
y frecuentes figuras mitóticas.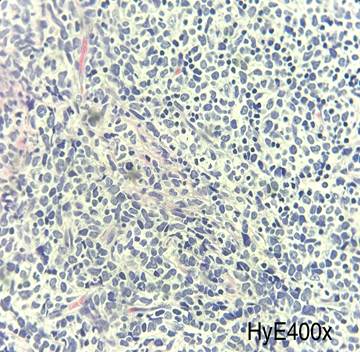
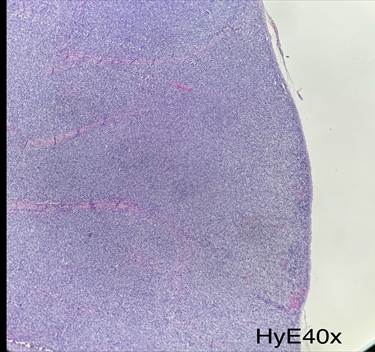
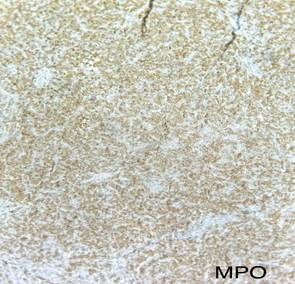
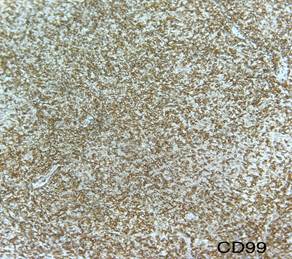
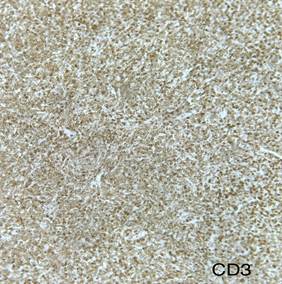
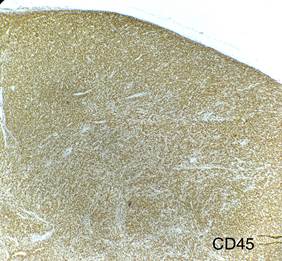
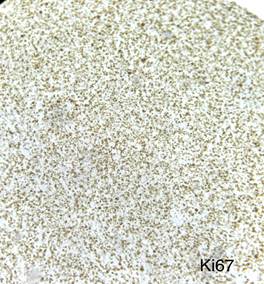
Figura 7. A través de técnica de
inmunohistoquímica se objetiva positividad de los marcadores CD45, CD99 y TdT
con co-expresión de las células tumorales para los marcadores CD3 y MPO y un
Ki67 del 90%.
Discusión
La mayoría de los casos de MPAL se presentan como leucemia. Por lo tanto, varios de los criterios diagnósticos actuales de la clasificación OMS son difíciles de aplicar en muestras de tejido. En este informe, presentamos el caso de un paciente con linfoma linfoblástico de linaje mixto, identificado por la presencia de células blásticas patológicas que expresan tanto marcadores T (CD3) como marcadores mieloides (MPO). El diagnóstico resultó complejo, lo que requirió una revisión exhaustiva del tejido biopsiado para su confirmación.
Debido a la escasez de estudios clínicos y moleculares sobre MPAL no leucémico, sigue siendo incierto si las características clínicas y genéticas de esta enfermedad son comparables a las de la leucemia MPAL o al linfoma linfoblástico. La información disponible sobre las mutaciones en leucemias MPAL proviene de un número limitado de pacientes(4). Entre las alteraciones genéticas más frecuentemente reportadas se encuentran el reordenamiento BCR-ABL1 y las translocaciones que involucran KMT2A(1), aunque también se han descrito otras, como la deleción de IKZF1, EZH2, ASXL1, TET2, ETV6, DNMT3A, FLT3, RUNX1 y NOTCH1(2).
Un estudio realizado por Martín-Guerrero et al. analizó a 11 pacientes con linfomas de linaje mixto y evidenció una ausencia notable de translocaciones recurrentes comúnmente reportadas en neoplasias linfoides/mieloides. En esa serie, sólo tres de los casos presentaron ruptura del KMT2A. Además, se observó un espectro heterogéneo de desequilibrios cromosómicos, como aneuploidías que incluían ganancias en los cromosomas 4, 6, 10, 14, 18 y 21. El estudio de Martín-Guerrero también documentó los resultados clínicos de estos pacientes, quienes fueron tratados bajo protocolos para linfoma linfoblástico, logrando resultados favorables: todos alcanzaron remisión completa. Nuestro paciente fue tratado según el protocolo GATLA - ALL IC - BFM para linfoma linfoblástico, con una evolución igualmente positiva.
Históricamente, se ha informado que las leucemias MPAL presentan resultados peores, con un alto riesgo de fracaso en la inducción en comparación con la LLA o la LMA, y se manejan mediante protocolos de leucemias de alto riesgo. Diversos estudios sugieren que los regímenes de tratamiento basados en LLA tienden a ofrecer una mejor supervivencia global que los tratamientos basados en LMA(2). Sin embargo, la terapia óptima sigue siendo un tema controversial, y aún carecemos de recomendaciones terapéuticas generales. Los estudios en pacientes pediátricos son limitados, aunque se ha observado que la supervivencia de los niños con leucemias MPAL supera a la de los adultos. En un estudio realizado por el Grupo de Trabajo sobre Leucemia Aguda de Linaje Ambiguo del Children's Oncology Group (COG), se describieron los resultados de una cohorte retrospectiva de pacientes pediátricos con leucemia MPAL, mostrando respuestas favorables iniciales a la terapia de inducción con LLA y remisiones prolongadas en aquéllos que recibieron quimioterapia para LLA sin consolidación con trasplante de células progenitoras hematopoyéticas (TCPH), ya que éste no demostró un beneficio claro en la primera remisión completa. No obstante, para los pacientes con enfermedad refractaria, donde la quimioterapia sola es insuficiente, el TCPH podría resultar beneficioso(6).
El caso presentado en este informe mostró una evolución favorable en la respuesta al tratamiento. Dado el buen resultado observado tras la fase de inducción, no fue necesario intensificar el tratamiento como de alto riesgo ni realizar un TCPH.
Este caso aporta evidencia adicional sobre la naturaleza heterogénea de las neoplasias de linaje mixto en la población pediátrica, especialmente en aquellos casos no leucémicos. A pesar de las dificultades diagnósticas y la escasez de estudios específicos, el tratamiento basado en protocolos de linfoma linfoblástico demostró ser efectivo, logrando una remisión completa en nuestro paciente. Este resultado destaca la necesidad de seguir investigando las características moleculares y genéticas de los linfomas de linaje mixto, con el fin de optimizar su manejo y mejorar el pronóstico en futuros casos. La disponibilidad limitada de estudios sobre MPAL no leucémico subraya la importancia de generar más datos clínicos y moleculares para definir mejor su comportamiento biológico y las estrategias terapéuticas más adecuadas.
Bibliografía
1. Martin-Guerrero I, Salaverria I, Burkhardt B et al. Non-leukemic pediatric mixed phenotype acute leukemia/lymphoma: Genomic characterization and clinical outcome in a prospective trial for pediatric lymphoblastic lymphoma. Genes Chromosomes Cancer. 2019 Jun;58(6):365-372. doi: 10.1002/gcc.22726.
2. Batra S, Ross AJ. Pediatric Mixed-Phenotype Acute Leukemia: What's New? Cancers (Basel). 2021 Sep 16;13(18):4658. doi: 10.3390/cancers13184658.
3. Wolach O, Stone RM. Optimal therapeutic strategies for mixed phenotype acute leukemia. Curr Opin Hematol. 2020 Mar;27(2):95-102. doi: 10.1097/MOH.0000000000000570.
4. Wolach O, Stone RM. How I treat mixed-phenotype acute leukemia. Blood. 2015 Apr 16;125(16):2477-85. doi: 10.1182/blood-2014-10-551465.
5. Hrusak O, de Haas V, Stancikova J et al. International cooperative study identifies treatment strategy in childhood ambiguous lineage leukemia. Blood. 2018 Jul 19;132(3):264-276. doi: 10.1182/blood-2017-12-821363.
6. Orgel E, Alexander TB, Wood BL et al; Children's Oncology Group Acute Leukemia of Ambiguous Lineage Task Force. Mixed-phenotype acute leukemia: A cohort and consensus research strategy from the Children's Oncology Group Acute Leukemia of Ambiguous Lineage Task Force. Cancer. 2020 Feb 1;126(3):593-601. doi: 10.1002/cncr.32552.
7. Ikeda M, Nakahara W, Asako M et al. Multilineage Lymphoblastic Lymphoma as an Initial Presentation of Mixed Phenotype Acute Leukemia. Case Rep Hematol. 2023 Feb 25;2023:3628712. doi: 10.1155/2023/3628712.
8. Childhood Acute Lymphoblastic Leukemia Treatment (PDQ®) (2024, September 6). https://www.cancer.gov/types/leukemia/hp/child-all-treatment-pdq
9. Mejstrikova E, Volejnikova J, Fronkova E et al. Prognosis of children with mixed phenotype acute leukemia treated on the basis of consistent immunophenotypic criteria. Haematologica. 2010 Jun;95(6):928-35. doi: 10.3324/haematol.2009.014506.