Impacto del Índice Neutrófilo/Linfocito en el pronóstico de los pacientes con linfoma difuso de células grandes B tratados con R-CHOP como primera línea
Impact of the Neutrophil/Lymphocyte Index on the prognosis of patients with diffuse large B-cell lymphoma treated with R-CHOP as a first line
Baltazar S; Sotomayor G; Ríos M; Nava W; Ávila G; Garza D.
Departamento de Hematología, Unidad Médica de Alta Especialidad, Hospital de Especialidades No. 25, Instituto Mexicano del Seguro Social, Monterrey, Nuevo León, México.
Palabras clave: Índice Neutrófilo/Linfocito,
linfoma difuso de células grandes B,
linfoma no Hodgkin.
Keywords: Neutrophil/Lymphocyte Index,
diffuse large B-cell lymphoma,
non-Hodgkin's lymphoma.
Resumen
Introducción. El Índice Neutrófilo/Linfocito puede ser un factor pronóstico en los pacientes con linfoma difuso de células grandes B. Material y métodos. Estudio observacional, retrospectivo, transversal y analítico. Se incluyeron 83 pacientes con linfoma difuso de células grandes B, diagnosticados entre enero 2014 y diciembre 2018. El análisis descriptivo se hizo con frecuencias absolutas, porcentajes y medidas de tendencia central. Las variables cualitativas se analizaron con la prueba de chi cuadrada y las variables cuantitativas con la prueba T de Student. Para evaluar asociación, se midió el riesgo relativo con intervalo de confianza al 95%, siendo significativo un valor de p <0.05%. Se realizó un análisis de sobrevida con curvas de Kaplan-Meier. Resultados. De 83 pacientes, 51 (61.4%) fueron hombres y 32 (38.5%) mujeres, con una mediana de edad de 61 (26-85) años y una mediana de seguimiento de 27 (0.9-73.2) meses. Sólo 11 pacientes (27.5%) con INL ≥3 alcanzaron respuesta completa. La sobrevida global a 6 años en el grupo de pacientes con INL ≥3 fue de 36%. Conclusiones. El Índice Neutrófilo/Linfocito elevado al diagnóstico se asocia a peor respuesta al tratamiento de primera línea con R-CHOP y a menor sobrevida global.
Abstract
Introduction. The Neutrophil/Lymphocyte Index may be a prognostic factor in patients with diffuse large B-cell lymphoma. Material and methods. Observational, retrospective, cross-sectional and analytical study. Eighty-three patients with diffuse large B-cell lymphoma, diagnosed between January 2014 and December 2018, were included. The descriptive analysis was done with absolute frequencies, percentages and measures of central tendency. The qualitative variables were analyzed with the chi-square test and the quantitative variables with the Student's T test. To evaluate association, the relative risk was measured with a 95% CI, with a p value <0.05% being significant. A survival analysis was performed with Kaplan-Meier curves. Results. Of 83 patients, 51 (61.4%) were men and 32 (38.5%) were women, with a median age of 61 (26-85) years and a median follow-up of 27 (0.9-73.2) months. Only 11 patients (27.5%) with INL ≥3 achieved a complete response. Overall 6-year survival in this group was 36%. Conclusions. The elevated Neutrophil / Lymphocyte Index at diagnosis is associated with a worse response to first-line treatment with R-CHOP and a lower overall survival.
Introducción
A finales del siglo XIX se utilizó el término “linfosarcoma” para diferenciar a los linfomas de las leucemias(1). Actualmente se definen como neoplasias malignas de células linfoides que se originan en los ganglios linfáticos, pero pueden afectar a cualquier órgano del cuerpo(2). El linfoma difuso de células grandes B (LDCGB), representa aproximadamente el 40% de todos los casos de linfoma no Hodgkin(3) y se estima que su incidencia en EEUU se incrementará de 29,108 en 2020 hasta aproximadamente 32,443 en el 2025(3-5). El pronóstico lo definen factores del paciente y factores del tumor. El Índice Pronóstico Internacional (IPI) es el modelo de predicción de sobrevida de los pacientes con LDCGB(6) incluso existiendo la versión revisada, R-IPI(7). El esquema R-CHOP -con respuesta completa (RC) de 76%, sobrevida global (SG) a 24 meses de 70% y SG a 5 años de 58%(8,9)- es el tratamiento de primera línea(10,11). La respuesta al tratamiento se evalúa de acuerdo con los criterios de Lugano(12)
La vigilancia inmunitaria es la destrucción de las células tumorales por el sistema inmunitario(13). La respuesta inflamatoria asociada al cáncer es un mecanismo propuesto para explicar el escape de la célula tumoral al sistema inmunitario(14). La Escala Pronóstica de Glasgow modificada, el Índice Plaqueta/Linfocito, el Índice Pronóstico, el Índice Pronóstico Nutricional y el Índice Neutrófilo/Linfocito (INL) pueden considerase reflejo de esta respuesta inflamatoria y correlacionarse con el pronóstico adverso al diagnóstico de diversas neoplasias(15-20).
Porrata y colaboradores evaluaron a 255 pacientes con LDCGB tratados con R-CHOP, encontrando que aquéllos con INL <3.5 al diagnóstico presentaban mayor SG comparados con aquéllos con INL ≥3.5(18). Otros autores como Troppan(21), Ho(22), Keam(23) y Wang(24) han encontrado una asociación significativa e independiente entre el INL al diagnóstico y el pronóstico pobre en LDCGB. Diferentes puntos de corte han sido publicados, el más alto es 6.0(25) y el más bajo es 2.32(26). La falta de estandarización del corte del INL puede explicar el fallo de algunos estudios para demostrar su valor pronóstico(27).
Comparado con otras escalas, el INL se obtiene con parámetros de laboratorio fácilmente disponibles desde la primera evaluación del paciente(28). Actualmente se considera al INL como un factor pronóstico independiente que complementa la información otorgada por el NCCN-IPI(29) y el IPI(30) en los pacientes con LDCGB. El objetivo primario de este trabajo fue establecer la asociación entre el Índice Neutrófilo/Linfocito y el pronóstico de los pacientes con linfoma difuso de células grandes B de un hospital de tercer nivel en el noreste de México.
Material y métodos
Se realizó un estudio observacional, retrospectivo, transversal y analítico, en el Departamento de Hematología de un hospital de tercer nivel del noreste de México. Se incluyeron para el estudio pacientes con diagnóstico histopatológico de linfoma difuso de células grandes B, realizado entre enero del 2014 y diciembre del 2018 y que recibieron tratamiento de primera línea con esquema R-CHOP. Se excluyeron pacientes con edad menor de 18 años, expediente clínico incompleto, diagnóstico de enfermedades autoinmunes, infección por VIH o cualquier infección activa al momento del diagnóstico.
Para el análisis descriptivo de los resultados se utilizaron frecuencias absolutas, porcentajes, y medidas de tendencia central. Para el análisis inferencial, en el caso de variables cualitativas, se utilizó la prueba de chi cuadrada y en el caso de variables cuantitativas se utilizó la prueba T de Student para muestras independientes. Para evaluar la magnitud de la asociación se analizó el riesgo relativo con su intervalo de confianza al 95%. Se consideró como significativo un valor de p<0.05%. Se realizó además un análisis de sobrevida con curvas de Kaplan-Meier.
Este estudio se realizó considerando los aspectos éticos de la declaración de Helsinki (última modificación por la 64ª Asamblea General, Fortaleza, Brasil, octubre 2013) y se aprobó por el Comité de Ética en Investigación 19018 sin requerir el uso de consentimiento informado por ser un estudio retrospectivo.
Resultados
Entre enero del 2014 y diciembre del 2018 se diagnosticaron 214 pacientes con LDCGB. Se excluyeron 58 pacientes por recibir tratamiento de primera línea diferente a R-CHOP y 60 por expediente clínico incompleto. Del análisis final se excluyeron 10 pacientes por infección por VIH, 2 por enfermedad reumatológica y un paciente que suspendió quimioterapia por infección por Mycobacterium tuberculosis (Figura 1).
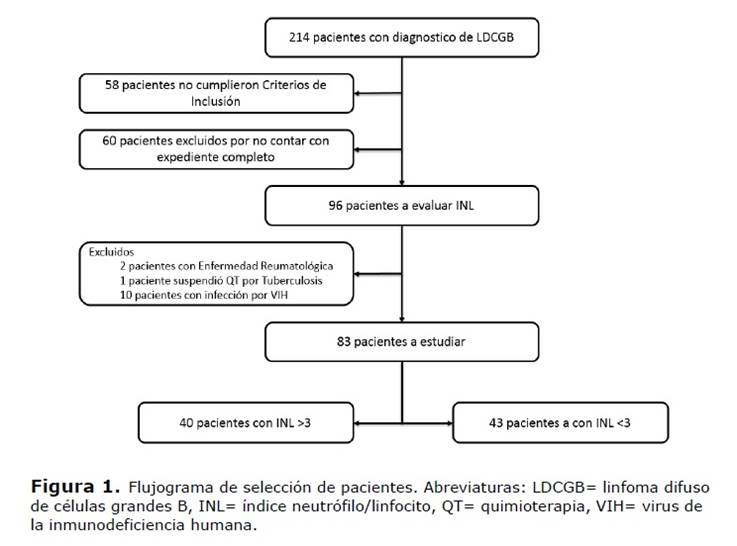
Se incluyeron 83 pacientes, 51 (61.4%) hombres y 32 (38.5%) mujeres, con una mediana de edad de 61 años (26-85), y una mediana de seguimiento de 27 meses (0.9-73.2). Se establecieron dos grupos, uno con un INL ≥3 (40 pacientes) y otro con INL <3 (43 pacientes). Se encontró asociación entre el INL ≥3 y el resultado obtenido con la primera línea de tratamiento, la aparición de progresión de la enfermedad y/o recaída y el número de líneas de quimioterapia recibidas (p=0.001, 0.003 y 0.013 respectivamente). Al realizar la comparación con otras escalas como el R-IPI y el NCCN-IPI, la primera tuvo asociación estadísticamente significativa (p=0.049 vs 0.698). El resto de las características de ambos grupos se describen en la Tabla 1.
Se observó respuesta completa en 40 pacientes (48.1%) y respuesta parcial en 23 (27.7%). La respuesta global fue de 75.9%. Veinte pacientes (24%) presentaron progresión durante el tratamiento de primera línea. Veintiséis pacientes (31.3%) recibieron consolidación con RT y sólo dos con trasplante de células progenitoras. Únicamente 11 pacientes (27.5%) en el grupo de INL ≥3 alcanzaron RC.
En el análisis univariado se tomaron en consideración edad ≥60 años, DHL elevada al diagnóstico, presencia de actividad extranodal, estadío avanzando de la enfermedad al diagnóstico, ECOG ≥2 e INL ≥3, con los resultados de la sobreviva de los pacientes. Se encontró que el INL ≥3 fue estadísticamente significativo con un valor de p=0.013 (OR 3.107). Mediante el análisis multivariado por regresión logística se mostró significancia estadística en cuanto al INL ≥3, con un valor de p= 0.015. El resto de las variables fueron no significativas (Tabla 2).
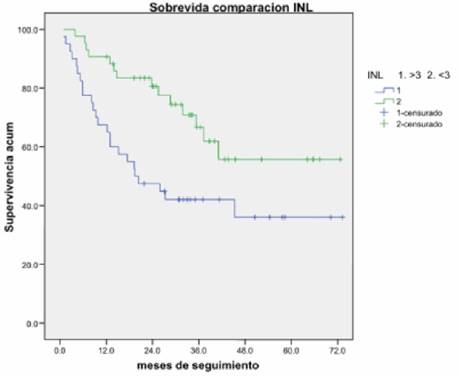
Mediante el modelo de Cox de los factores de riesgo basales se encontró que el INL ≥3 mostró un HR de 2.36 (IC 95% 1.219-4.56) con un valor de p=0.011, siendo estadísticamente significativo. Ninguna de las demás variables presentó una significancia estadística. Se evaluó la sobreviva global (SG) y sobreviva libre de enfermedad (SLE) del total de la población mediante el método de Kaplan-Meier, observando una SG a 6 años de un 46% y una SLE a 6 años de un 34%. La SG en pacientes con INL ≥3 fue de 36% vs una SG de 56% en los pacientes con un índice <3, valor de p=0.009 (Figura 2).
Tabla 1. Características clínicas y de laboratorio de 83 pacientes con linfoma difuso de células grandes B de un hospital de tercer nivel del noreste de México, clasificados con base al INL.
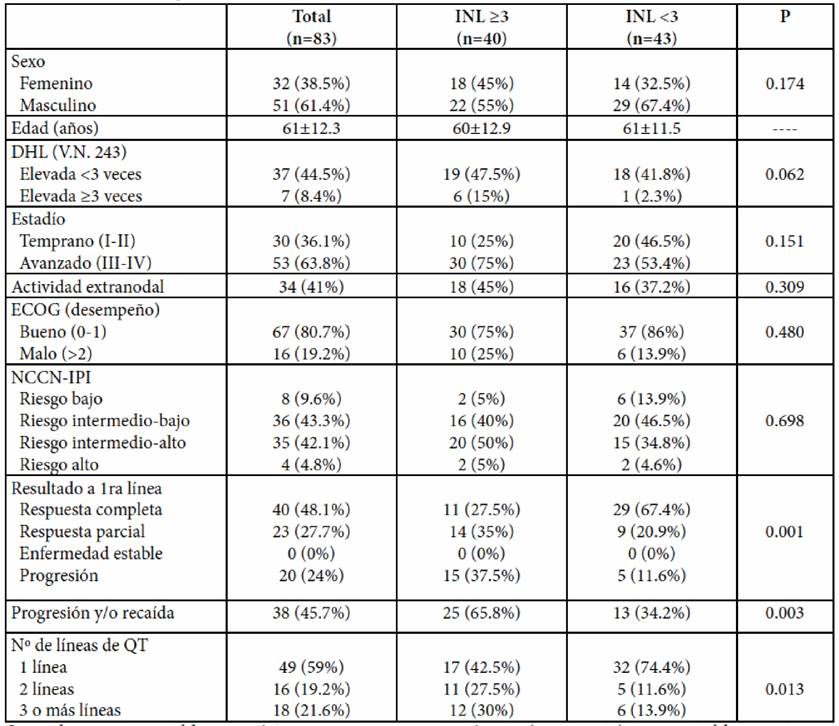
Los valores para variables categóricas se muestran como número (porcentaje); para variables continuas, como mediana ± desviaciones estándar. n=número de pacientes, DHL=deshidrogenasa láctica, ECOG=Eastern Cooperative Oncology Group, R-IPI=Revised International Prognostic Index, NCCN-IPI=National Comprehensive Cancer Network International Prognostic Index, QT=quimioterapia.
Tabla 2. Análisis univariado de factores pronósticos y sobrevida de 83 pacientes con linfoma difuso de células grandes B.
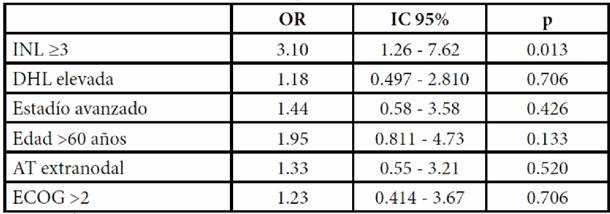
Abreviaturas: INL=Índice Neutrófilo/Linfocitos, DHL=deshidrogenasa láctica, ECOG=Eastern Cooperative Oncology Group, AT= actividad.
Figura 2. Sobrevida global de acuerdo con el indice Neutrofilo/Linfocito en 83 pacientes con Linfoma Difuso
de Celulos Grandes B en un Hospital de tercer nivel del Noroeste de Mexico diagnosticados 2014-2018
Discusión
El LDCGB representa hasta un 40% de todos los casos de linfoma no Hodgkin, siendo la variante más frecuente(3). La mediana de edad y el predominio en el sexo masculino descrito en este trabajo, va acorde a lo encontrado en la literatura(8). Éste es el primer trabajo a nivel institucional en correlacionar INL con la sobrevida global en LDCGB.
Se compararon los resultados contra un estudio que fracasó en demostrar el valor pronóstico del INL y se observaron diferencias en la mediana de edad, 61 (26-85) años vs 69 (20-95) años, y el punto de corte para definir como elevado el INL (3 vs 5.2). En ambos estudios hubo predominancia por el sexo masculino, 61.4% y 59% respectivamente. El punto de corte más alto en el estudio de Azuma y cols.(27) puede ser la causa de la diferencia entre los resultados. En nuestro trabajo se utilizó un corte de ≥3 así como en los trabajos de Keam(23) y Wang(24) quienes dividieron a sus poblaciones en 2 grupos similares en cantidad de pacientes. La SG en los pacientes con un INL ≥3 fue de un 36%, resultando ligeramente superior que en otros estudios(25).
En el análisis por grupos, en el grupo con INL ≥3 se observaron menores porcentajes de respuesta completa y mayores porcentajes de progresión y/o recaída que el grupo con INL <3. Esto probablemente sea un reflejo de la influencia negativa de la respuesta inflamatoria asociada al cáncer en los resultados al tratamiento(14,16,19).
No se encontró que el INL elevado se asociara con una mayor incidencia de infiltración a la médula ósea, mayor edad, peor ECOG o cifras elevadas de LDH al diagnóstico, como se reportó en un metanálisis publicado en 2018(17) pero sí se encontró una asociación significativa e independiente entre el INL al diagnóstico y el pronóstico pobre de los pacientes, congruente con otras publicaciones(21).
El trabajo de Porrata y cols.(18) representó el primer análisis multivariado que propuso al INL como un factor pronóstico independiente, mientras que el estudio Ho y cols.(22) confirmó su capacidad predictiva en el análisis univariado. En este estudio se demostró una asociación entre un INL ≥3 y una menor sobrevida global en LDCGB, tanto en el análisis univariado como en el multivariado.
Cabe resaltar que se encontró una asociación entre el INL y el R-IPI (p= 0.049), no así la asociación entre INL y NCCN-IPI (p= 0.698). Este hallazgo es similar al de Ho y cols.(22) y contrasta con las publicaciones de Melchardt y cols.(28) y Beltrán y cols.(29), en donde se valida la asociación entre INL y NCCN-IPI.
Con nuestro trabajo se demostró el impacto pronóstico del INL elevado al diagnóstico, validándolo como un parámetro accesible y fácilmente aplicable para predecir el pronóstico en los pacientes con LDCGB. También se confirma, por primera vez a nivel institucional, el rol pronóstico del R-IPI en nuestra población.
Dentro de las limitaciones de este estudio resalta el número pequeño de pacientes incluidos, siendo el principal motivo de exclusión el expediente clínico incompleto. Por otro lado, el punto de corte óptimo para el INL no está estandarizado, encontrándose diferentes valores en la literatura(18,21,22,25,26).
Conclusiones
El Índice Neutrófilo/Linfocito elevado al diagnóstico se asocia a peor respuesta al tratamiento de primera línea con esquema R-CHOP, menor sobrevida global y menor sobrevida libre de enfermedad en los pacientes con linfoma difuso de células grandes B.
El Índice Neutrófilo/Linfocito es una herramienta de bajo costo y útil para emplearse como modelo pronóstico.
Conflictos de interes: Los autores declaran no poseer conflictos de interes.
Bibliografía
1. Aiaenberg, AC. Historical review of lymphomas. Br. J. Haematol. 2000; 109(3):466-476.
2. Swerdlow SH, Campo E, Pileri SA y cols. The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood. 2016;127(20):2375-2390.
3. Diumenjo MC, Abriata G, Forman D y cols. The burden of non-Hodgkin lymphoma in Central and South America. Cancer Epidemiol. 2016; 44:S168-S177.
4. Horvat M, Zadnik V, Južnič T y cols. Diffuse large B-cell lymphoma: 10 years' real-world clinical experience with rituximab plus cyclophosphamide, doxorubicin, vincristine and prednisolone. Oncol Lett. 2018 Mar;15(3):3602-3609.
5. Gena Kanas, Wenzhen Ge, Ruben G. W. y cols. Epidemiology of diffuse large B-cell lymphoma (DLBCL) and follicular lymphoma (FL) in the United States and Western Europe: population-level projections for 2020-2025. Leuk. Lymphoma. 2022;63(1): 54-63.
6. International Non-Hodgkin's Lymphoma Prognostic Factors Project. A predictive model for aggressive non-Hodgkin's lymphoma. N Engl J Med. 1993; 329(14):987-994.
7. Sehn LH, Berry B, Chhanabhai M y cols. The revised International Prognostic Index (R-IPI) is a better predictor of outcome than the standard IPI for patients with diffuse large B-cell lymphoma treated with R-CHOP. Blood. 2007;109(5):1857-1861.
8. Coiffier B, Lepage E, Briere J y cols. CHOP Chemotherapy plus Rituximab Compared with CHOP Alone in Elderly Patients with Diffuse Large-B-Cell Lymphoma. N Engl J Med. 2002; 346:235-242.
9. Tomita N, Takasaki H, Miyashita K y cols. R-CHOP therapy alone in limited stage diffuse large B-cell lymphoma. Br J Haematol. 2013; 161(3):383-388.
10. Zelenetz AD y cols. (coords.). NCCN Guidelines Insights: B-Cell Lymphomas, Version 3.2019: Featured Updates to the NCCN Guidelines. Journal of the National Comprehensive Cancer Network. 2019; 17(6):650-661.
11. Liu Y y Barta SK. Diffuse large B-cell lymphoma: 2019 update on diagnosis, risk stratification, and treatment. Am J Hematol. 2019; 94(5):604-616.
12. Cheson BD, Fisher RI, Barrington SF y cols. Recommendations for initial evaluation, staging, and response assessment of hodgkin and non-hodgkin lymphoma: The Lugano classification. J Clin Oncol. 2014; 32(27):3059-3067.
13. Berraondo P, Minute L, Ajona D y cols. Innate immune mediators in cáncer: between defenso and resistance. Immunol Rev. 2016; 274(1):290-306.
14. Kang MH, Go SI, Song HN y cols. The Prognostic Impact of the Neutrophil-to-Lymphocyte Ratio in Patients with Small-Cell Lung Cancer. Br J Cancer. 2014;111(3):452-460.
15. Proctor MJ, Morrison DS, Talwar D y cols. A comparison of inflammation-based prognostic scores in patients with cancer. A Glasgow Inflammation Outcome Study. Eur J Cancer. 2011; 47(17):2633-2641.
16. Noh H, Eomm M y Han A. Usefulness of pretreatment neutrophil to lymphocyte ratio in predicting disease-specific survival in breast cancer patients. J Breast Cancer. 2013;16(1):55-59.
17. Mu S, Ai L, Fan F y cols. Prognostic role of neutrophil-to-lymphocyte ratio in diffuse large B cell lymphoma patients: an updated dose-response meta-analysis. Cancer Cell Int. 2018;18(1):119.
18. Porrata L, Ristow K, Habermann T y cols. Predicting survival for diffuse large B-cell lymphoma patients using baseline neutrophil/lymphocyte ratio. Am J Hematol. 2010;85(11):896-899.
19. Guthrie GJ, Charles KA, Roxburgh CS y cols. The systemic inflammation-based neutrophil-lymphocyte ratio: Experience in patients with cancer. Crit Rev Onc. 2013;88(1):218-230.
20. Lee SM, Russell A y Hellawell G. Predictive value of pretreatment inflammation-based prognostic scores (Neutrophil-to-lymphocyte ratio, platelet-to-lymphocyte ratio, and lymphocyte-to-monocyte ratio) for invasive bladder carcinoma. Korean J Urol. 2015; 56(11):749-755.
21. Troppan K, Deutsch A, Gerger A y cols. The derived neutrophil to lymphocyte ratio is an independent prognostic factor in patients with diffuse large B-cell lymphoma. Br J Cancer. 2014; 110(2):369-374.
22. Ho CL, Lu CS, Chen JH y cols. Neutrophil/Lymphocyte Ratio, Lymphocyte/Monocyte Ratio, and Absolute Lymphocyte Count/Absolute Monocyte Count Prognostic Score in Diffuse Large B-Cell Lymphoma: Useful Prognostic Tools in the Rituximab Era. Medicine. 2015; 94(24):e993.
23. Keam B, Ha H, Kimv TM y cols. Neutrophil to lymphocyte ratio improves prognostic prediction of International Prognostic Index for patients with diffuse large B-cell lymphoma treated with rituximab, cyclophosphamide, doxorubicin, vincristine and prednisone. Leuk Lymphoma. 2015; 56(7):2032-2038.
24. Wang J, Zhou M, Xu JY y cols. Prognostic role of pretreatment neutrophil/lymphocyte ratio in patients with diffuse large B-cell lymphoma treated with RCHOP. Medicine. 2016; 95(38):1-5.
25. Go SI, Park S, Kim JH y cols. A new prognostic model using the NCCN-IPI and neutrophil-to-lymphocyte ratio in diffuse large B-cell lymphoma. Tumori Journal. 2018; 104(4):292-299.
26. Go Wang S, Ma Y, Sun L y cols. Prognostic Significance of Pretreatment Neutrophil/Lymphocyte Ratio and Platelet/Lymphocyte Ratio in Patients with Diffuse Large B-Cell Lymphoma. Biomed Res Int. 2018; 2018:9651254.
27. Azuma Y, Nakaya A, Fujita S y cols. Neutrophil-to-lymphocyte ratio (NLR) fails to predict outcome of diffuse large B cell lymphoma. Leuk Res Rep. 2019; 12:100173.
28. Melchardt T, Troppan K, Weiss L y cols. Independent prognostic value of serum markers in diffuse large B-cell lymphoma in the era of the NCCN-IPI. Journal of the National Comprehensive Cancer Network. 2015;13(12):1501-1508.
29. Beltrán BE, Paredes S, Cotrina E y cols. The impact of the neutrophil: lymphocyte ratio in response and survival of patients with de novo diffuse large B-cell lymphoma. Leukemia Research. 2018; 67:82-85.
30. Annibali O, Hohaus S, Marchesi F y cols. The neutrophil/lymphocyte ratio ≥3.5 is a prognostic marker in diffuse large B-cell lymphoma: a retrospective analysis from the database of the Italian regional network 'Rete Ematologica del Lazio per I Linfomi' (RELLI). Leuk Lymphoma. 2019; 60(14):3386-3394.